📢PUBLICATION D’ETUDE ET REPLAY DU WEBINAIRE // ACCOMPAGNER LE VIEILLISSEMENT DES RESIDENTS EN PENSION DE FAMILLE
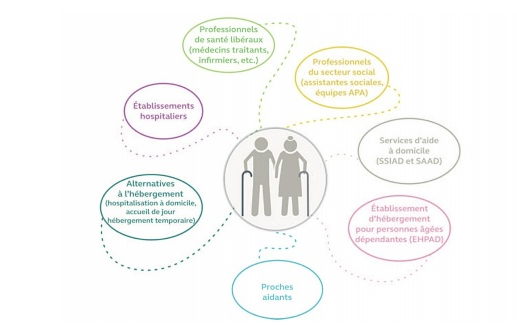
C’est avec grand plaisir que nous vous informons de la publication de l’étude intitulée Accompagner le vieillissement des résidents en pension de famille, menée par le CREAI des Pays de la Loire à la demande de la DREETS des Pays […]